HPI: Jedna poisťovňa: nepoctivá argumentácia
(prevzaté z: http://www.hpi.sk/hpi/sk/view/8158/jedna-poistovna-nepoctiva-argumentacia.html)
Vláda v júli schválila zámer na vytvorenie systému jednej zdravotnej poisťovne. Svoje rozhodnutie oprela o materiál, ktorý obsahuje nepoctivú argumentáciu. Dokument pritom neodpovedá na základnú otázku: prečo je potrebná takáto zmena? Čo dostaneme za transakčné náklady tejto zmeny my, občania, pacienti, poistenci, poskytovatelia?
Ideálny zdravotný systém? Konsenzus nejestvuje
Vládny materiál uvádza v úvode korektné tvrdenie:
V oblasti zdravotnej politiky zatiaľ neexistuje všeobecne akceptovaný konsenzus o tom, ako úspešne organizovať zdravotnícky systém a aké typy politík sú najúčinnejšie pri dosahovaní jeho cieľov.
Tento argument len podčiarkuje potrebu podrobného odôvodnenia navrhovanej zmeny a vyčíslenia dopadov.
Viaceré štúdie ukazujú, že ak sú medzi europskymi zdravotnými systémami rozdiely, nie je to kvôli počtu poisťovní, ale kvôli iným nastaveniam systému (lieková politika, DRG, vymáhateľnosť práva, vplyv priemyslu, transparentné obstarávania, spoluúčasť pacientov,...).
Profesorka Sherry Gliedová (Columbia University, New York) porovnávala krajiny OECD s jednou a s viacerými poisťovňami. Jej štúdia z roku 2009 konštatuje:
- systémy s jednou poisťovňou sú trochu lacnejšie
- zdravotné výsledky sú porovnateľné
- a rozdiely medzi krajinami sú väčšie v rámci jedného modelu, než medzi modelmi navzájom.
Nie je preto možné generalizovať, či je lepší unitárny alebo pluralitný systém. K podobným záverom dospeli aj ďalšie štúdie (napr. Adam Wagstaff, 2009: Social Health Insurance vs Tax-Financed Health Systems – Evidence from OECD).
Manipulácia s čitateľom
Napriek tomu sa vládny dokument o pár odsekov ďalej predsa len pokúsi „dokázať“ výhodu systému jednej zdravotnej poisťovne šikovnou manipuláciou s faktami:
Napriek absencii konsenzu v tejto oblasti je faktom, že z piatich krajín s najlepším zdravotným stavom majú podľa štatistiky OECD systém jedného platiteľa štyri krajiny (do veľkej miery financovaný z daní a priamo riadený, nielen regulovaný, štátom) a jedna (Francúzsko) má pluralitný model (avšak bez slobodnej možnosti poistenca pri výbere zdravotnej poisťovne a bez možnosti tvorby zisku).
„Najlepší zdravotný stav“ je v tomto kontexte definovaný ako najnižší výskyt odvrátiteľnej úmrtnosti – úmrtnosti, ktorej by fungujúci zdravotný systém mal vedieť zabrániť.
- „Odvrátiteľná úmrtnosť“ je parameter, ktorý sa veľmi ťažko meria. Najmä v krajinách, v ktorých sú kvalita a spracovanie zdravotníckych dát na zlej úrovni.
- Údaje o odvrátiteľnej úmrtnosti vychádzajú z dvoch štúdií, kde ich autori merali/odhadovali/dodatočne upravovali.
- Následne tieto údaje zoradili do tabuľky pre tri desiatky krajín.
- Na prvých piatich miestach takto zostavenej tabuľky sú okrem spomínaného Francúzska ešte: Japonsko, Island, Švédsko, Taliansko.
- Na posledných piatich miestach je okrem Slovenska ešte: Maďarsko, Poľsko, Estónsko a Mexiko.
A hoci je pravda, že v Top 5 sú štyri krajiny s unitárnym systémom, pravdou je, že aj z Posledných 5 sú štyri krajiny s unitárnym systémom. Štúdia preto dokazuje jedine to, že rozdiely medzi zdravotnými systémami sa nedajú vysvetliť počtom poisťovní.
Čo vládna analýza zamlčala: rebríček EHCI
 |
Vo vládnej analýze sa neobjavila ani zmienka o komplexnom porovnaní európskych zdravotných systémov, rebríčku EHCI.
Rebríček už sedem rokov zostavuje švédska organizácia Health Consumer Powerhouse. V strede ich záujmu je pacient a jeho potreby. Nastavenie systému, rozsah poskytovaných služieb a informácií – to všetko hodnotia z pohľadu pro-pacientskej orientácie.
Rebríček zohľadňuje aktuálne 42 rôznych indikátorov.
Víťazom rebríčka v roku 2012 je Holandsko. Krajina, ktorá prešla v roku 2006 reformou zdravotníctva. Pôsobia v nej výlučne súkromné zdravotné poisťovne. Sú to akciové spoločnosti, môžu dosahovať zisk.
Holandsko je v rebríčku na prvom mieste od roku 2007. Autori porovnania pravidelne konštatujú, že „Bismarck beats Beveridge“, teda poistné systémy vyhrávajú nad daňovými, unitárnymi systémami. Skrátka, monopol nevytvára podmienky pre orientáciu na pacienta. Pacient nemá na výber, kde inde by sa poistil.
Keďže šikovná manipulácia s dátami je spôsob, ako „odborne“ podložiť čokoľvek, autori porovnania EHCI urobili skúšku citlivosti. Použili rôzne váhy pre jednotlivé ukazovatele – a nech sa poradie krajín v strede peletónu menilo akokoľvek, prvé miesto Holandska nikto neohrozil.
Holandsko má najlepší zdravotný systém v Európe.
Graf 1: Bodové hodnotenie európskych zdravotných systémov podľa EHCI 2012
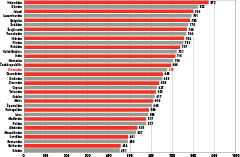 (klikni pre zväčšenie)
(klikni pre zväčšenie)
Poklesla efektívnosť zdravotníctva?
Efektívnosť slovenského zdravotníctva nie je uspokojivá. Konštatujú to viaceré štúdie. Jednu cituje aj vládny zámer:
Podľa nedávnej štúdie Medzinárodného menového fondu sa tento prepad [efektívnosti] po umožnení tvorby zisku (v období rokov 2004 – 2008) urýchlil a efektívnosť poklesla o 4 percentuálne body.
„Efektívnosťou“ sa v citovanej štúdii rozumie rast strednej dĺžky života pri narodení a pokles dojčenskej úmrtnosti vs. objem peňazí v zdravotníctve. Ani jeden z týchto indikátorov však nevypovedá o organizácii zdravotného poistenia. Stredná dĺžka života i dojčenská úmrtnosť odrážajú predovšetkým úroveň verejného zdravotníctva.
Citovaná štúdia Francesca Grigoliho porovnáva dve nerovnako dlhé obdobia, roky 2000 – 2004 a 2005 – 2008. Ak by sa porovnávalo obdobie až do roku 2009, výsledok by bol iný.
a) Stredná dĺžka života
Stredná dĺžka života medzi rokmi 2000 a 2004 vzrástla o 8 mesiacov (v priemere o 50 dní ročne). Medzi rokmi 2005 a 2008 vzrástla o 10 mesiacov (v priemere o 72 dní ročne). Ak by sme počítali päťročnicu do roku 2009, stredná dĺžka vzrástla o celý jeden rok. Po roku 2005 rástla teda rýchlejšie než v predchádzajúcom období.
b) Dojčenská úmrtnosť
Rok po roku sa dojčenská úmrtnosť znižuje, v súčasnosti je už pod 6 promile. Stále je to dvakrát viac než na Západe, ale tiež je to o 75 percent menej, ako v roku 1980 v čase najvyššieho počtu pôrodov. Vtedy zomieralo 21 detí z tisícky narodených.
Slovensko má z okolitých postkomunistických krajín jednu z najhorších dojčenských úmrtností, čo je spôsobené predovšetkým katastrofálnymi hygienickými podmienkami a nízkou úrovňou vzdelania v rómskych osadách na východnom Slovensku. Kým v Bratislave-Petržalke zomrú do jedného roka 2 deti z tisícky narodených, v Trebišove alebo vo Vranove nad Topľou ich zomrie 15!
Ukazovateľ je predovšetkým vizitkou nerovnosti v zdraví a neúprosne zlyhávajúcej rómskej politiky.
c) Zdroje v zdravotníctve
Rast ekonomiky mal zásadný vplyv aj na rast zdrojov v zdravotníctve. Grigoliho štúdia končí porovnanie rokom 2008, teda časom najväčšieho hospodárskeho boomu. Keďže tieto zdroje sa nestihli prejaviť v bezprostrednom zlepšení oboch spomínaných ukazovateľov, zdravotníctvo sa štatisticky javí ako neefektívne.
Na vývoj zdrojov pre zdravotníctvo mal významný vplyv aj podiel súkromných platieb v zdravotníctve, ktorý v r. 2004 prudko narástol (z 12 % na 26 %). Avšak treba zároveň dodať, že ide o neporovnateľné údaje, keďže práve vtedy Štatistický úrad zmenil metodiku merania a skomplikoval tak meranie dopadov Zajacovej reformy.
A práve zmena metodiky, merajúcej objem zdrojov v zdravotníctve, skresľuje akékoľvek korektné porovnávanie údajov z obdobia 2000 – 2003 s nasledujúcimi rokmi. Na základe takýchto údajov nie je možné hovoriť o poklese efektívnosti.
Simona Frisová, analytička HPI v roku 2010 publikovala Porovnanie technickej efektívnosti zdravotných systémov vybraných krajín Európy.
Frisovej analýza obalu dát (DEA) nebrala ako vstup objem peňazí (na rozdiel od citovanej štúdie MMF), ale objem kapacít – počet lekárov, sestier, nemocničných lôžok. Výsledkom jej porovnania rokov 2000 a 2006 je zvýšenie efektívnosti využitia kapacít slovenského zdravotníctva (Graf 2).
Graf 2: Vývoj efektívnosti krajín vzhľadom na očakávanú dĺžku života pri narodení analyzovaných pomocou modelu CCR orientovaného na vstupy medzi rokmi 2000 a 2006

Zdroj: Simona Frisová, HPI, 2010
Zdroje neefektívnosti
Slovensko v mnohých ukazovateľoch zdravotného stavu naozaj zaostáva, hoci na zdravotníctvo vydáva vysoký podiel z HDP, okolo 9 %.
Príčiny neefektívnosti netreba hľadať v organizácii zdravotného poistenia. Iná štúdia MMF sa im totiž detailne venuje. Trojica autorov Verhoeven, Gunnarsson a Lugaresi v roku 2007 sformulovala jasné odporúčania pre Slovensko (The Health Sector in the Slovak Republic: Efficiency and Reform):
- Zdržanlivosť vo výdavkoch na lieky
-
Znížiť odkázanosť na nemocnice
- Redukovať postele
- Zaviesť tvrdé rozpočtové obmedzenia na nemocnice
- Naštartovať privatizáciu nemocníc
- Opätovné zavedenie poplatkov u lekára a v nemocniciach
-
Podporovanie konkurencie a nákladovej efektívnosti
- Podpora nákladovej efektívnosti u lekárov
- Definovanie striktnejšieho základného balíka
- Zvýšenie sily Protimonopolného úradu a posilnenie nezávislosti ÚDZS
- Strániť sa zavádzania nových obmedzení na tvorbu zisku súkromných zdravotných poisťovní
(viď Pažitný: MMF – Existuje priestor pre zvyšovanie finálnych cieľov bez zvyšovania objemu zdrojov)
Ani táto štúdia sa nedostala do vládneho materiálu o zámere zaviesť systém jednej poisťovne. Je však dôkazom, že existujú aj alternatívne riešenia problémov s (ne)efektívnosťou slovenského zdravotníctva. Na to sa zvrtne reč, ak by náhodou jedného dňa Ústavný súd skúmal, či bolo vyvlastnenie akcionárov súkromných poisťovní naozaj nevyhnutné.

(ilustračná fotografia: Múzeum SNP)
Pondelok, 1. október 2012 20:00 |









